Реактивный панкреатит – серьезное заболевание, которое в детском возрасте представляет особую опасность, так как может нанести немалый вред растущему организму. У детей оно развивается внезапно, и самое главное в данном случае – оказать больному своевременную помощь и предотвратить возможные осложнения. В нашей статье вы узнаете, как распознать реактивный панкреатит у детей, какие симптомы и методы лечения существуют.
Содержание
Что такое реактивный панкреатит?
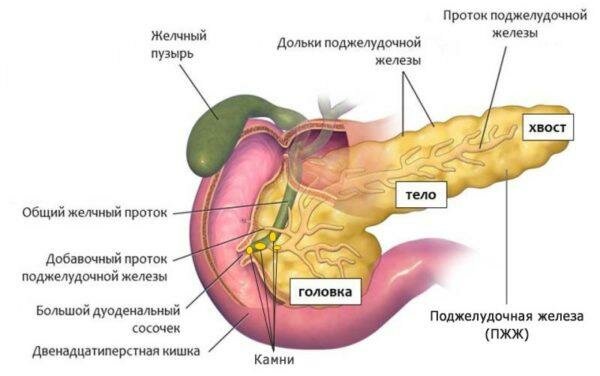
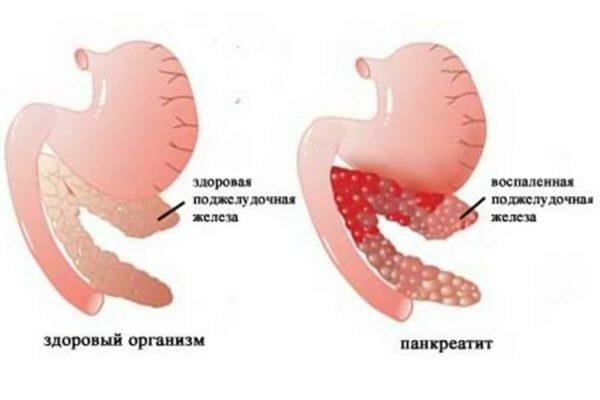
Поджелудочной железой называют орган, который выполняет в организме сразу несколько функций – принимает участие в пищеварении и производит гормоны, регулирующие уровень сахара в организме. Реактивный панкреатит – заболевание, которое характеризуется развитием патологических процессов в протоках железы, из-за чего вырабатывающиеся ферменты не попадают в двенадцатиперстную кишку, а остаются в ее тканях, вследствие чего они начинают разрушаться. Со временем заболевание может приобрести хронический характер и привести к серьезным нарушениям работы пищеварительной системы и других органов.
Для справки: раньше реактивный панкреатит был «взрослой» болезнью, но в последнее десятилетие он часто диагностируется у детей – это связано с увеличением количества нездоровой пищи, консервантов и химических добавок в детском рационе.
Причины реактивного панкреатита у детей
Реактивный панкреатит выступает не самостоятельным заболеванием, а развивается на фоне ряда заболеваний и патологических состояний, в число которых входят:
- неправильное питание, отсутствие режима приема пищи, регулярное употребление полуфабрикатов, снеков (чипсов, сухариков, орешков);
- инфекционные, воспалительные и аутоиммунные болезни, включая паротит, краснуху, циталомегавирус и т.д.;
- желчнокаменная болезнь, закупорка желчных протоков и другие нарушения работы желчевыводящих путей;
- анатомические нарушения строения поджелудочной железы, желчных путей, пищеварительного тракта;
- наследственная предрасположенность (муковисцидоз и другие генетические заболевания);
- метаболические нарушения, сопровождающиеся высокой концентрацией липидов или кальция;
- прием некоторых лекарственных препаратов (антибиотики, кортикостероиды, цитостатики);
- травмы живота и грудной области;
- эндокринные и гормональные нарушения;
- стрессы, психоэмоциональные нагрузки.
Внимание: чаще всего реактивный панкреатит вызывают погрешности в питании (68%), на втором месте стоят инфекционные заболевания (21%), далее идут патологии пищеварительной системы и травмы области живота.
Симптомы реактивного панкреатита
Заболевание у детей развиваются внезапно, иногда буквально за несколько часов – утром ребенок может быть абсолютно здоров, а вечером появляются ярко выраженные симптомы.
- Болевой синдром. Болевые ощущения, как правило, локализуются в верхней части живота и имеют опоясывающий характер, но могут разливаться по всей брюшной полости и отдавать в спину.
- Тошнота и рвота. Данные симптомы чаще всего наблюдаются у детей старшего возраста, причем рвота обычно многократная, и не приносит облегчения.
- Лихорадка. Повышение температуры при реактивном панкреатите незначительное, до 37-37,5 градусов – более высокие цифры наблюдаются редко.
- Нарушение дефекации. Патология проявляется жидким стулом или слишком светлым калом.
- Ухудшение общего самочувствия. Дети становятся капризными, вялыми, отказываются от любимых игр, младенцы непрерывно плачут и проявляют признаки беспокойства.
В число остальных симптомов реактивного панкреатита входит пожелтение или бледность кожных покровов, белый налет на языке, сухость во рту, отрыжка, повышенное газообразование и метеоризм.
Обратите внимание. Чем младше ребенок, тем менее выражены симптомы заболевания, поэтому родителям не стоит игнорировать даже незначительные проявления беспокойства и плохого самочувствия.
Чем опасен реактивный панкреатит?
В большинстве случаев нарушение возникает как реакция организма на попадание в организм вредных химических веществ, дисфункции пищеварительной системы, инфекции и воспалительные процессы. При своевременной терапии данные изменения неопасны для организма, но если лечение отсутствует, у ребенка может развиться сахарный диабет и необратимые изменения в поджелудочной железе, которые потребуют хирургического вмешательства и удаления части органа.
Кроме того, панкреатит повышает риск развития одного из самых серьезных и неблагоприятных в диагностическом плане видов онкологии – рака поджелудочной.
Первая помощь
При развитии симптомов реактивного панкреатита у ребенка следует сразу же вызвать «скорую помощь» – любое промедление, а тем более самолечение может привести к непоправимым последствиям.
В подавляющем большинстве случаев детям с подозрением на заболевание требуется госпитализация и лечение в условиях стационара. В ожидании бригады медиков необходимо сделать следующее:
- уложить ребенка (лучше всего на бок, чтобы воспаленный орган не давил на солнечное сплетение) и не давать ему есть;
- поместить на область живота холодный компресс или грелку с водой;
- в перерывах между приступами рвоты давать пить чистую воду небольшими глотками.
Внимание: при подозрении на развитие панкреатита нельзя использовать болеутоляющие препараты – они могут смазать картину заболевания и усложнить постановку диагноза.
Диагностика реактивного панкреатита
Симптомы заболевания похожи на признаки отравления, аппендицита и других желудочно-кишечных патологий, поэтому ставить диагноз, основываясь исключительно на внешних проявлениях, нельзя.
Для выявления панкреатита необходима комплексная диагностика, которая включает инструментальные и клинические методы.
- Общий анализ крови. Выявляет признаки воспалительных процессов в организме – увеличение СОЭ и уровня лейкоцитов, снижение уровня гемоглобина.
- Биохимический анализ. Проводится для определения концентрации ферментов поджелудочной железы (амилаза, липаза и т.д.), которые при реактивном панкреатите повышаются.
- Анализ кала. Заболевание представляет собой нарушение пищеварительного процесса, поэтому в кале может определяться большое количество жиров, непереваренных остатков крахмала и белка.
- УЗИ поджелудочной железы. Наиболее информативное вид исследования, который позволяет оценить размеры и форму органа, выявить нарушения его строения и структуры.
- Эндоскопическая ретроградная холангиопанкреатография. Проводится для изучения протоков поджелудочной железы, тонкого кишечника и остальных частей пищеварительной системы.
Помимо вышеперечисленных исследований, ребенку может понадобиться КТ, МРТ, рентгенологическое обследование кишечника, а также консультация гастроэнтеролога, генетика и других узких специалистов.
Лечение реактивного панкреатита
В первую очередь ребенку следует обеспечить постельный режим и полный покой. В первые сутки больным показано лечебное голодание – можно пить только щелочную минеральную воду без газа или некрепкий чай. Терапия проводится консервативными методами, а выбор схемы лечения и конкретных препаратов зависит от выраженности симптомов, возраста и особенностей организма ребенка.
Как правило, реактивный панкреатит лечится следующими медикаментозными препаратами:
- болеутоляющие средства и спазмолитики (Но-шпа, Дротаверин, Баралгин М);
- препараты для снижения выработки желудочного сока (Пирензепин и его аналоги);
- противорвотные средства (Церукал);
- лекарства, содержащие ферменты поджелудочной железы (Мезим, Панкреатин, Креон);
- глюкозо-солевые растворы для устранения интоксикации и обезвоживания.
В случаях, когда нарушение работы поджелудочной железы развивается на фоне другого заболевания, его обязательно следует вылечить, иначе терапия панкреатита будет неэффективной.
Важно: давать ребенку какие-либо лекарственные препараты самостоятельно категорически запрещено – они могут вызвать побочные эффекты, а в некоторых случаях ухудшение состояния. Так, препараты с содержанием ферментов поджелудочной железы в остром периоде заболевания активизируют деятельность органа и усиливают болевые ощущения.
Питание при реактивном панкреатите
Основополагающую роль при лечении реактивного панкреатита играет правильное питание. Принимать пищу можно на 2-3-й день после появления первых симптомов болезни, когда пройдет тошнота, рвота и болевые ощущения – можно есть сухари, легкие бульоны из нежирного мяса, нежирный творог, отварные овощи, печеные яблоки. Строгой диеты необходимо придерживаться на протяжении как минимум нескольких недель, причем питание должно основываться на нескольких важных принципах.
- Питаться следует дробно, 5-6 раз в день небольшими порциями с интервалом в 3-4 часа, голодание и переедание при реактивном панкреатите запрещено.
- Исключить из рациона полуфабрикаты, консерванты, фаст-фуд, колбасные изделия, сладости и все продукты, которые содержат химические вещества (усилители вкуса, ароматизаторы и т.д.).
- Блюда нужно готовить на пару, отваривать или запекать без жира и масла.
- Питание должно быть легким, но вместе с тем достаточно калорийным – содержание белков следует снизить в пользу растительных жиров и «медленных» углеводов.
Таблица 1. Разрешенные и запрещенные продукты
Внимание: если ребенок хочет сладкого, изредка его можно побаловать карамелькой, зефиром или мармеладом (шоколад и мороженое необходимо исключить).
Профилактика
Профилактика реактивного панкреатита заключается в правильном, сбалансированном питании, исключении вредных продуктов, в особенности чипсов, сухариков, пакетированных соков и пряностей. У ребенка должен быть четко организованный режим дня, полноценный отдых и физические нагрузки, которые соответствуют возрасту. Инфекционные и воспалительные заболевания необходимо лечить своевременно, а любые медикаментозные препараты принимать только после консультации с врачом, строго придерживаясь дозировок и инструкции по применению.
Реактивный панкреатит – серьезное заболевание, которое может нанести непоправимый вред растущему организму, но при своевременной диагностике и лечении, а главное, правильной организации питания и режима дня, от него можно избавиться без последствий для здоровья. Как остановить диарею в домашних изучайте в нашей статье.
Видео — Панкреатит у ребенка