Атрофия поджелудочной железы вызвана патологией эндокринной системы. Проявляется уменьшением органа в размере, уплотнением, снижением функций. Причиной становятся возрастные изменения организма, другие состояния и заболевания. Полностью восстановить железу невозможно, но есть способы замедлить развитие атрофии.
Содержание
Роль поджелудочной железы в организме
Это одна из наиболее значимых желез в эндокринной системе. Она выполняет внешнесекреторную и внутрисекреторную функцию. Ежедневно вырабатывает до 800 мл панкреатического сока в неактивной форме. Ферменты по протокам поступают в двенадцатиперстную кишку, где активируются при взаимодействии с желчью.
Если по каким либо обстоятельствам в поджелудочной железе прекращается отток панкреатического секрета, активация ферментов начинается в самом органе. Это чревато перевариванием собственных тканей органа (происходит их саморазрушение). Возникает воспалительный процесс – панкреатит, появляются участки некроза.
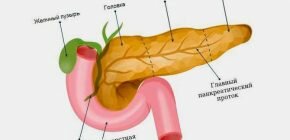
Поджелудочная железа располагается поперечно в брюшной полости, кзади от желудка, и тесно соприкасается с двенадцатиперстной кишкой. Она состоит из головки, тела и хвоста. Ее проекция на позвоночник приходится на уровень от XII грудного до IV поясничного позвонка. Масса 80-90 г, длина – от 14 до 22 см. Ширина в области головки 3-9, а толщина 2-3 см.
Орган имеет альвеолярно-трубчатое строение, разделен на дольки, заключен в соединительнотканную капсулу. Дольки пронизаны тяжами, выводными протоками и нервами. Кровоснабжение осуществляется через ответвления брюшной аорты. Венозный отток происходит по воротной вене. Имеется от 2 до 8 панкреатических лимфатических узлов.
За внешнесекреторную функцию отвечает экзокринная часть поджелудочной. Ее структурная единица ацинус состоит из секреторных и протоковых клеток. Вставочные протоки сливаются в единую систему, которая заканчивается главным протоком и впадает в двенадцатиперстную кишку.
Эндокринная часть выполняет внутрисекреторную функцию. Она представлена островками Лангерганса, которые располагаются между ацинусами. В свою очередь островки состоят из клеток инсулоцитов, которые продуцируют инсулин, глюкагон, соматостатин и пр.
Поджелудочная железа играет главную роль в работе пищеварительной системы. Это основной источник ферментов для переваривания и усвоения основных компонентов пищи – жиров, белков, углеводов. А островки Лангерганса продуцируют гормоны. Попадая в кровоток, они регулируют метаболизм углеводов. Причем инсулин понижает, а глюкагон повышает уровень сахара в крови.
Экзокринную функцию регулируют вещества, которые синтезируют клетки желудка и ДПК, реагируя таким образом на растяжение и поступление панкреатического сока.
Так как железа разделена на отделы, при нарушении функций одной, другая продолжает работать. Патологические изменения всего органа – атрофия поджелудочной железы, отражаются не только на углеводно-жировом обмене, но и снижается энергообеспечение всего организма.
Причины возникновения
Атрофия – это уменьшение размеров поджелудочной железы, расстройство питания клеток и тканей. Ее вес при этом может снижаться до 30-40 г. Она становится плотной, бугристой, капсула спаивается с расположенными рядом органами, жировой тканью. Железистая ткань, в большинстве своем, заменяется фиброзной. В связи с этим снижается выработка не только ферментов, но и гормонов.
Отмирание поджелудочной железы может быть естественным. Оно возникает с возрастом, в процессе физиологического старения организма. Объем органа быстро уменьшается. Но симптомы менее выражены, чем при развитии заболевания. Рано или поздно, атрофия становится итогом всех разновидностей панкреатита, с формированием эндокринной и экзокринной недостаточности.
Основная причина атрофии поджелудочной – часто возникающий, длительный воспалительный процесс. Следующие факторы способствуют появлению хронического панкреатита:
- генетическая предрасположенность;
- снижение иммунитета;
- сахарный диабет;
- острый панкреатит;
- камни в желчном пузыре;
- сосудистые нарушения;
- паразитарные инфекции;
- вредные привычки – алкоголь, курение.
Атрофия поджелудочной железы нарастает постепенно под воздействием бесконтрольного приема некоторых препаратов, в их числе и глюкокортикостероиды. Иногда она связана с появлением онкологического заболевания различной локализации, печеночной патологией, болезнями соединительной ткани.
При таком виде атрофии, как липоматоз, паренхима замещается жировой тканью. Наблюдается псевдогипертрофия железы. Орган не уменьшается, а наоборот, увеличивается. Но островковые клетки сохраняются, эндокринная функция не нарушается.
Симптомы атрофии
Состояние пациента определяется в соответствии с причиной возникновения атрофии. Так нарушение внешнесекреторной функции проявляется недостатком пищеварительных ферментов, электролитов.
У человека пропадает аппетит, снижается вес тела. Важные для организма вещества перестают всасываться. Это происходит при уменьшении выработки секрета уже на 10%. Стул разжижается, в нем обнаруживают большое количество жира (стеаторея).
Внутрисекреторная недостаточность приводит к дефициту инсулина и глюкагона. Нарушается углеводный обмен. Развивается гипергликемический синдром. Возникает общая слабость, появляется головокружение. Человек испытывает сильную жажду. Учащаются позывы к мочеиспусканию.
Но сахарный диабет развивается только у 50% пациентов. Это связано с тем, что клетки инсулоциты, продуцирующие инсулин, лучше выживают в условиях атрофии, по сравнению с ацинусами.
При длительном патологическом процессе образуется недостаток витаминов. Характерные симптомы – это сухость кожи, ломкость и выпадение волос, деформация ногтевых пластин. При значительном витаминном дефиците возникает расстройство нервной системы.
Диагностика
Болезнями поджелудочной железы занимается терапевт или гастроэнтеролог. Комплексное обследование начинается с осмотра человека, оценки внешнего вида, состояния кожи. Первое, на что обращает внимание доктор при обследовании, необоснованное снижение массы тела. А также сухая и шелушащаяся кожа пациента. Прощупать уменьшенную железу не получается. Если пациент страдает хроническим панкреатитом, при пальпации ощущается боль в области желудка.
Пациенту необходимо сдать кровь для проведения клинического и биохимического анализа. В результатах определяется низкий гемоглобин, что говорит о развитии анемии. Выявляется пониженная активность пищеварительных ферментов. Может повышаться уровень глюкозы.
Результаты копрограммы показывают наличие стеатореи. В испражнениях остается около 9% жира. А также количество мышечных волокон значительно выше нормы.
Для диагностики проводят инструментальные обследования:
- УЗИ позволяет выявить уменьшение размера железы, изменение структуры. При атрофии она становится плотной, имеет неровные края, повышается эхогенность.
- Для более полной информации о состоянии поджелудочной, выбора тактики лечения проводят КТ и МРТ.
- Для определения проходимости поджелудочных и печеночных каналов выполняют РХПГ (эндоскопическая ретроградная холангиопанкреатография). Процедура позволяет выявить неровности, сужение, извилистость стенок панкреатических протоков.
- Дифференциальную диагностику проводят с опухолевым процессом, исключают или подтверждают новообразования методом ангиографии.
Обязательной манипуляцией является взятие образца для биопсии, с последующим гистологическим исследованием. Анализ дает возможность оценить степень атрофии, объем фиброзной ткани, состояние клеток, продуцирующих инсулин, уровень жировой дистрофии. Для установки окончательного диагноза, возможно, понадобится консультация эндокринолога, хирурга, диетолога.
Лечение
При атрофии поджелудочной железы основным методом терапии является диета. Питание должно содержать минимум жиров, восполнять белковый дефицит, корректировать витаминный баланс. Обязательное условие – отказ от алкоголя и курения.
Вредные привычки отрицательно действуют на поджелудочную железу. Нарушается выработка бикарбоната, что приводит к повышению кислотности в ДПК.
Медикаментозное лечение сконцентрировано на замещении деятельности экзокринной и эндокринной системы. Для улучшения процесса пищеварения показаны ферментные препараты. Средства подбираются индивидуально, с учетом содержания липазы в составе, так как именно этот фермент участвует в расщеплении жиров, и прежде других утрачивает свою активность.
Эти препараты устраняют болевой синдром, снижают симптомы энтерита. Они должны иметь высокую ферментативную активность, преодолевать агрессивную среду желудка, начинать работу в тонкой кишке, обеспечивать обмен углеводов. Для нормализации микрофлоры кишечника назначают пробиотики и пребиотики.
При эндокринных нарушениях применяют инсулинотерапию. Дозу, кратность введения доктор определяет после суточного мониторинга уровня глюкозы, а также в зависимости от эффективности лечения ферментами. Показан инъекционный курс витаминотерапии. Назначают комплекс микроэлементов – магний, медь, цинк.
В особых ситуациях проводится пересадка тканей и клеток Лангерганса, с последующей резекцией железы в различных объемах. Операцию выполняют в узкопрофильных отделениях или специализированных клиниках.
Профилактикой является своевременное лечение воспалений, которые могут вызвать атрофию. Важно придерживаться сбалансированного, полезного и качественного питания. Калорийность меню следует подбирать соответственно возрасту и физическим нагрузкам.
При своевременной диагностике и лечении панкреатита и других заболеваний – прогноз позитивный. Нет опасности для снижения качества жизни. В противном случае атрофия поджелудочной железы вызывает состояние, угрожающее жизни.
Оставьте свой комментарий по поводу атрофии поджелудочной железы, поделитесь статьей в социальных сетях, закрепите ее в закладках.


● не употреблять более 30 граммов жира в день;
● есть небольшими порциями;
● питаться не менее 6 раз в день;
● включать в рацион продукты, богатые углеводами и белками, но с низким содержанием жиров;
● не пить алкогольные напитки.


Ссылки на источники:
https://idoctor.kz/illness/2189-atrofiya-podjeludochnoy-jelezyi
https://medaboutme.ru/articles/priznaki_atrofii_podzheludochnoy_zhelezy/
https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/pancreatic-atrophy
https://diabetik.guru/complications/atrofiya-podzheludochnoj-zhelezy.html
https://health.oboz.ua/bolezni/atrofiya-podzheludochnoj-zhelezyi.htm