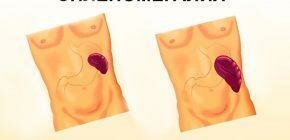
Стеатоз — жировое перерождение клеток печени, связанное с нарушением метаболизма. Молекулы липидов скапливаются в гепатоцитах вследствие неудовлетворительной окислительной реакции при липидном обмене. По мере прогрессирования процесса клетки подвергаются разрушению, жир переходит в межклеточное пространство, развивается дистрофия и дисфункция органа.
Если жировые включения располагаются только в одном из сегментов печени, то говорят об очаговом гепатозе. Когда липидные включения разбросаны по всей паренхиме — речь идет о диффузной жировой дистрофии печени. В этом случае процесс полностью изменяет структуру органа.
Содержание
Причины жирового гепатоза

Развитие паренхимы печени
Ожирение печени не зависит от возраста и пола. Основными виновниками состояния служат неправильное питание, малоподвижный образ жизни и алкоголь. Опасность патологии заключается не только в том, что здоровые клетки заполняются жиром. Такое перерождение ведет к нарушению кровообращения, гибели измененных структур, замещением их соединительной тканью. В конечном итоге развиваются цирроз и рак печени.
Различают три степени заболевания, которые зависят от объема поражения гепатоцитов (см. таблицу):

Основной причиной жировой инфильтрации является избыточная масса тела. Кроме того виновниками патологического процесса могут стать:
- Инсулинорезистентность (отсутствие восприимчивости к воздействию инсулина).
- Некоторые эндокринные заболевания: сахарный диабет II степени, болезни щитовидной железы, гипоталамуса, надпочечников, поджелудочной железы.
- Токсическое поражение печени: разрушение гепатоцитов алкоголем, наркотиками, длительным приемом некоторых лекарств, ядовитыми грибами и т.д.
- Неправильное питание: преобладание в рационе жирной пищи, фаст-фуда, сладостей.
- Заболевания органов ЖКТ.
- Гиподинамия.
- Быстрая потеря массы тела.
- Продолжительное парентеральное питание.
- Гормональные перестройки организма при беременности.
- Лучевая и химиотерапия.
- Наследственная предрасположенность.
Основным патогенетическим фактором диффузных изменений паренхимы печени при жировом гепатозе являются липиды: холестерин и триглицериды. Орган приобретает желтоватый оттенок, увеличивается в размерах. К факторам, способствующим развитию стеатогепатоза, относят возраст старше 45 лет, оперативные вмешательства на орган и вирусный гепатит в анамнезе. Женщины подвержены заболеванию чаще мужчин.
Видео: Классификация диффузных изменений печени
Клинические проявления жирового гепатоза
Ожирение печени — заболевание хроническое. Развитие патологического процесса происходит постепенно. Для перехода от одной стадии к другой требуется определенный промежуток времени. Симптоматика в начале заболевания чаще всего отсутствует или очень размытая. Однако, первые признаки могут стать для вас очень важны. Их появление является основанием для обращения к специалисту и прохождения диагностического обследования.
Это могут быть:
- тяжесть в правом подреберье;
- периодически возникающая тошнота;
- снижение работоспособности;
- метеоризм;
- частые запоры.
На первых двух стадиях патология часто обнаруживается случайно, при проведении ультразвукового обследования ОБП. Значимые симптомы появляются только на третьей стадии заболевания:
- постоянная тошнота;
- рвота;
- боль в правой верхней части живота;
- отсутствие аппетита, отрыжка, изжога;
- зудящие высыпания на коже;
- желтушность склер и дермы;
- горечь во рту, особенно после приема пищи;
- ухудшение зрения;
- слабость, раздражительность.
На поздних стадиях заболевания тупая боль в области проекции печени беспокоит практически постоянно. Для этого этапа характерны быстрая утомляемость и депрессивное состояние. На фоне стеатоза происходит снижение иммунитета, с чем связана повышенная восприимчивость к инфекционным заболеваниям.
Диагностика
При подозрении на жировой гепатоз вам необходимо обратиться к врачу гастроэнтерологу и пройти диагностику:
- Лабораторное исследование крови. Общий анализ не является показательным. Обязательно проведение биохимических тестов: АсАТ и АлАТ, щелочная фосфатаза, холестерин, триглицериды, билирубин.
- УЗИ печени: позволяет определить размеры печени и гиперэхогенность паренхимы.
- Эластография — сканирование паренхимы печени особым датчиком. Определяет эластичность паренхимы и объем измененных очагов.
- Компьютерная томография и МРТ печени: выявляет снижение плотности ткани органа.
- Биопсия печени: необходима для постановки окончательного диагноза жировой дистрофии и наличия фиброза.
В последние несколько лет для диагностики гепатоза стали использовать биологические маркеры, позволяющие оценить степень разрастания соединительной ткани и тяжесть воспалительного процесса в печени.К таким знакам относятся: сывороточные показатели гормона адипонектина, гиалуроновой кислоты, цитокератина-18.

Под контролем УЗИ осуществляется биопсия печени
Лечение
Если, после обследования, у вас подтвердился диагноз диффузный жировой гепатоз, то необходимо начать комплексную терапию заболевания как можно скорее. Вам придется пройти не только медикаментозное лечение, но и полностью пересмотреть образ жизни. Основные пункты лечения и реабилитации при ожирении печени описаны ниже.
Изменение плана питания
Диетическое питание при данном заболевании представляет особую важность. Необходимо резко сократить поступление липидов в организм: при таком ограничении начнет «сжигаться» жир, накопленный в гепатоцитах. Диета дает хорошие результаты преимущественно на ранних стадиях заболевания.
Исключить:
- жирные сорта мяса, рыбы, птицы;
- мясные бульоны;
- консервы, копчености;
- грибы;
- бобовые культуры;
- лук и чеснок;
- кофе, какао.
Разрешенные продукты:
- обезжиренные кисломолочные продукты;
- овощные супы;
- каши: овсяная, гречневая, рисовая, манная;
- яйца (не более одного в сутки);
- нежирные сорта сыра;
- минеральная вода без газа, зеленый чай, морковный сок.
Меню низкокалорийной диеты составляется диетологом для каждого пациента индивидуально в зависимости от тяжести состояния. Без определенных ограничений в еде справиться с развившейся у вас патологией не получится. Рекомендуется ежедневно использовать салаты из зелени. Заправлять их желательно соком лимона или натуральным гранатовым сиропом. Рекомендуется включить в рацион такие продукты, как: семя кунжута, подсолнечника, коричневый рис, миндаль, телячью печень. Они содержат пангамовую кислоту: стимулирует работу печени, участвует в окислительных процессах клеток ткани, улучшает липидный обмен, снижает уровень холестерина крови.
Видео: Жировой гепатоз печени – лечение
Медикаментозное лечение
Цель лекарственной терапии заключается в поддержании работы печени, выведении лишнего жира из организма и восстановлении гепатоцитов. Медикаменты вам назначит лечащий врач в зависимости от степени поражения железы. Наиболее часто используют следующие препараты:
- гепатопротекторы и антиоксиданты: урсодезоксихолевая кислота, витамин Е, карсил;
- снижающие массу тела: сибутрамин, орлистат;
- повышающие чувствительность к инсулину: метформин, пиоглитазон, сиофор;
- снижающие уровень триглицеридов в крови: статины;
- восстанавливающие микрофлору в кишечнике: пробиотики;
- снижающие артериальное давление.
Изменение образа жизни
Необходимо:
- отказаться от спиртного;
- заниматься физической культурой;
- избегать стрессы;
- строго контролировать прием лекарственных препаратов.
Лечение заболевания надлежит начинать при первых признаках патологии. Необходимо знать, что третья стадия практически не поддается терапии, надеяться на выздоровление при такой глубине процесса не приходится. Тем не менее поддержать орган можно. Для этого следует обратиться к врачу и тщательно соблюдать его рекомендации.
Видео: Диффузные изменения печени – причины, лечение, диета
Читайте также: Лямблии в печени